L’étude Big data
Nouvelles perspectives pour les apnées centrales sous traitement CPAP
Le Big data est un moyen prometteur et innovant d’explorer des questions de pertinence clinique, d’identifier les schémas et caractéristiques des maladies et de générer des hypothèses en matière de soins de santé. Une quantité énorme de données est maintenant disponible – et croît de façon exponentielle – à partir de plusieurs sources, notamment les dispositifs médicaux équipés de télémonitoring, qui sont connectés à des bases de données et fournissent des informations sur les performances des dispositifs et l’état des patients. L’analyse de ces données peut apporter de nouvelles perspectives et soutenir de nouvelles approches de la gestion des soins de santé.

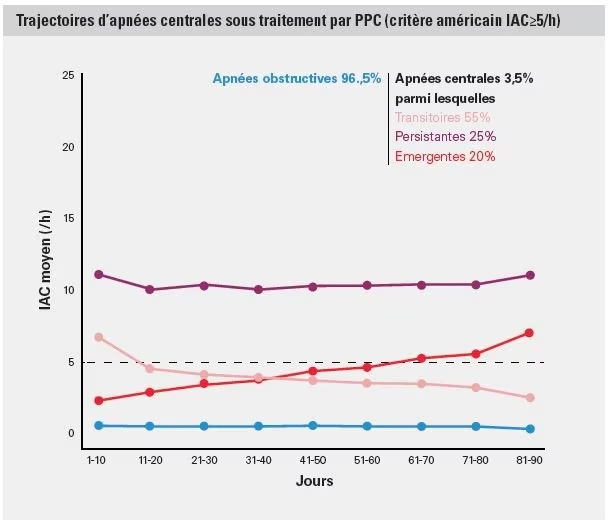
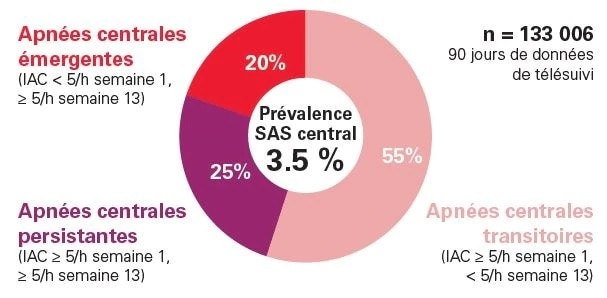
Dans une analyse de pointe, des données réelles et dépersonnalisées ont été utilisées pour caractériser l’apnée centrale du sommeil (ACS) pendant un traitement CPAP de patients américains télésurveillés. L’analyse a permis d’identifier 3 catégories d’ACS pendant le traitement CPAP, qui ont toutes eu un effet négatif sur l’observance du traitement CPAP et ont augmenté le risque d’interruption du traitement.1
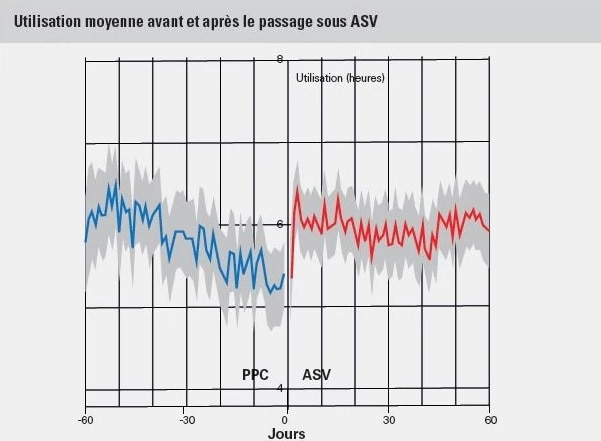
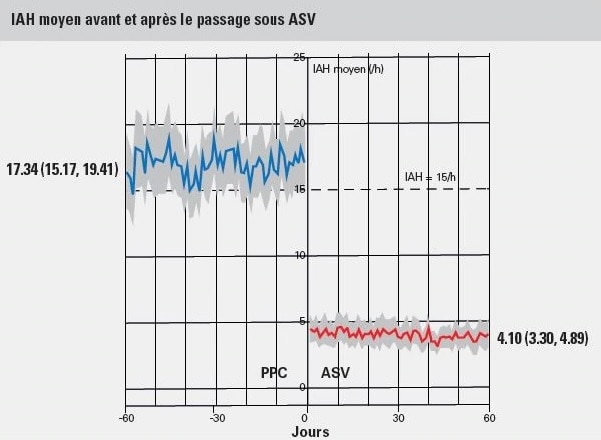
Une deuxième analyse, effectuée sur la même base de données, a révélé que pour les patients présentant une ACS persistante ou émergente le passage d’un traitement CPAP au traitement ASV* pourrait améliorer l’observance et donc potentiellement améliorer les résultats pour les patients.2
Chaque catégorie est associée à une diminution de l'observance et à une augmentation du risque d'abandon du traitement1
- La présence d’ACS a été associée à une diminution des heures d’utilisation de la CPAP et à une probabilité accrue d’arrêt du traitement, par rapport au SAOS. La probabilité de poursuivre le traitement par CPAP au jour 300 était de 83 % pour le SAOS, et de 79 %, 76 % et 72 % pour l’ACS transitoire, persistante et émergente, respectivement.
- Les rapports de risque pour l’arrêt du traitement pour les 3 groupes d’ACS étaient respectivement de 1,3, 1,5 et 1,7.
- Ces résultats sont cohérents avec la définition de la Société respiratoire européenne ou la définition américaine de l’ACS persistante (AHI ≥15/h ou Central Apnoea Index (CAI) ≥5/h).
Implications pour la pratique clinique
Identifier les ACS résiduelles avec ResScan
Les données statistiques de ResScan fournissent les indices AHI, AI, CAI, index d’hypopnées (HI) et index de désaturation d’oxygène (ODI) (si utilisé avec un oxymètre), qui vous permettent d’identifier les ACS et respiration de Cheyne-Stokes résiduels (CSR) pendant le traitement CPAP.
- Connectez-vous à ResScan
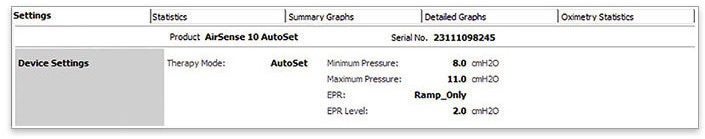
- Ouvrez le dossier patient
- Ouvrez les « paramètres »
- Vérifiez que votre patient est sous PPC (fixe ou autopilotée) en consultant le mode de traitement
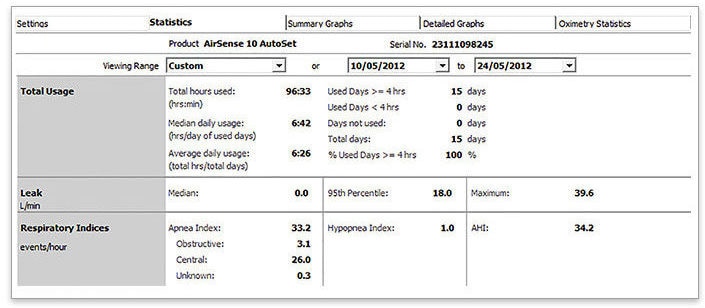
- Ouvrez les « Statistiques »
- Sélectionnez les 2 dernières semaines
- Vérifiez l’IAH et l’IA pour identifier si : IAH ≥ 15/h, IA > 5/h Ou CAI > 5/h
- Connectez-vous à AirView
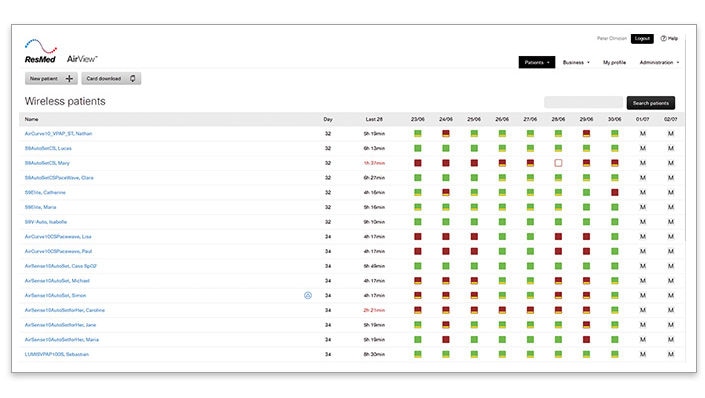
- Dans l’onglet Patients, cliquez sur « Télésuivis » pour accéder au tableau de bord
- Examinez vos patients sous traitement CPAP/APAP
- Recherchez les patients avec ces icônes :
IAH≥10/h, observance<4h IAH≥10/h, observance≥4h - Cliquez sur l’icône indiquant un IAH trop élevé pour visualiser les données détaillées
- Vérifiez l’IAH pour identifier un IAH ≥ 15/h
- Cliquez sur le patient
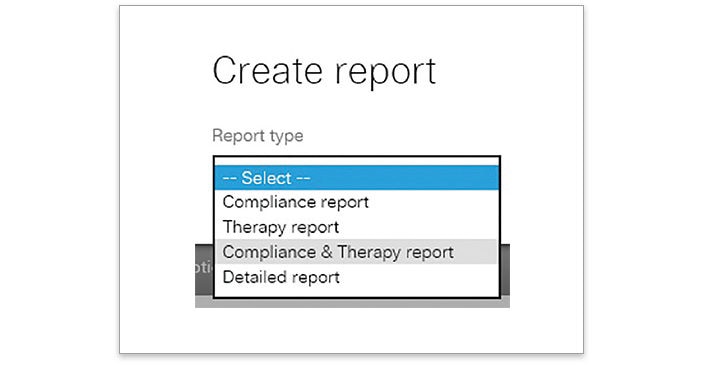
- Allez sur « Créer un rapport » et sélectionnez « Rapport combiné »
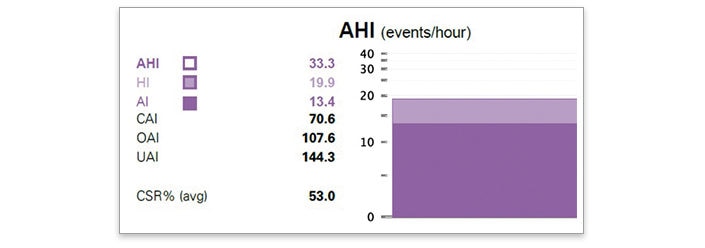
- Consultez le rapport et vérifiez CAI pour identifier si CAI > 5/h
Support de Resmed pour la recherche à l'initiative des chercheurs
Resmed croit en la nécessité de soutenir une recherche clinique éthique et indépendante, menée par des chercheurs tiers qualifiés.
* L’adhésion au traitement est définie par une utilisation supérieure ou égale à 4 heures par nuit sur 70% des nuits pendant 30 jours consécutifs sur la période des 3 premiers mois de traitement.
** Le traitement par ventilation auto-asservie (ASV) est contre-indiqué chez les patients atteints d’insuffisance cardiaque chronique symptomatique (New York Heart Association 2-4) avec une fraction d’éjection ventriculaire gauche réduite (FEVG≤45 %) et un syndrome d’apnées du sommeil modéré à sévère et à prédominance centrale (>50% d’évènements centraux).
Références :
- Liu et al. Trajectories of Emergent Central Sleep Apnea During CPAP therapy. Chest. 2017;152(4):751-60.
- Pépin et al. Adherence to Positive Airway Therapy After Switching From CPAP to ASV: A Big Data Analysis. J Clin Sleep Med. 2018 Jan 15;14(1):57-63. doi: 10.5664/jcsm.6880.