L’étude Big data
Nouvelles perspectives pour les apnées centrales sous traitement CPAP
Le Big data est un moyen prometteur et innovant d’explorer des questions de pertinence clinique, d’identifier les schémas et caractéristiques des maladies et de générer des hypothèses en matière de soins de santé. Une quantité énorme de données est maintenant disponible – et croît de façon exponentielle – à partir de plusieurs sources, notamment les dispositifs médicaux équipés de télémonitoring, qui sont connectés à des bases de données et fournissent des informations sur les performances des dispositifs et l’état des patients. L’analyse de ces données peut apporter de nouvelles perspectives et soutenir de nouvelles approches de la gestion des soins de santé.
Dans une analyse de pointe, des données réelles et dépersonnalisées ont été utilisées pour caractériser l’apnée centrale du sommeil (ACS) pendant un traitement CPAP de patients américains télésurveillés. L’analyse a permis d’identifier 3 catégories d’ACS pendant le traitement CPAP, qui ont toutes eu un effet négatif sur l’observance du traitement CPAP et ont augmenté le risque d’interruption du traitement.1
Une deuxième analyse, effectuée sur la même base de données, a révélé que pour les patients présentant une ACS persistante ou émergente le passage d’un traitement CPAP au traitement ASV* pourrait améliorer l’observance et donc potentiellement améliorer les résultats pour les patients.2

Trois catégories d'ACS pendant le traitement par CPAP ont été identifiées : ACS émergente, transitoire et persistante
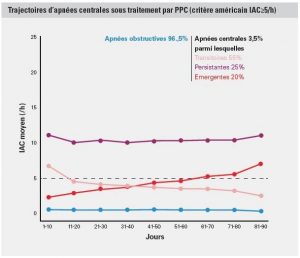
L’étude “Trajectoires de l’ACS pendant le tratiement CPAP” a examiné les données désidentifiées de 133 000 patients télésurveillés traités pour des troubles respiratoires du sommeil (TRS) avec des appareils CPAP de ResMed aux États-Unis en 2015.1 De nouvelles informations sur l’histoire naturelle de l’ACS pendant le traitement CPAP ont été découvertes en utilisant des mesures répétées basées sur des données de télésurveillance plutôt que des diagnostics sur une seule journée, comme un test de sommeil à domicile “instantané” de l’ACS.
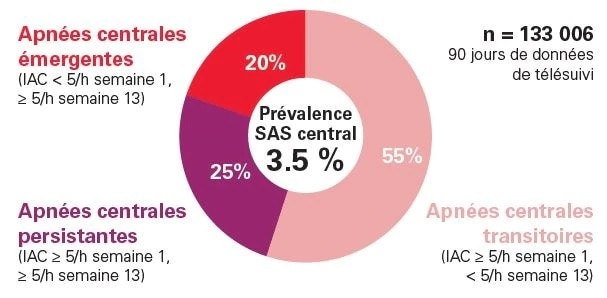
L’ACS est apparue chez 3,5% des patients ; 3 catégories d’ACS associées au traitement ont été identifiées1 : ACS émergente (20%), transitoire (55%), et persistante (25%).
Chaque catégorie est associée à une diminution de l'observance et à une augmentation du risque d'abandon du traitement1
- La présence d’ACS a été associée à une diminution des heures d’utilisation de la CPAP et à une probabilité accrue d’arrêt du traitement, par rapport au SAOS. La probabilité de poursuivre le traitement par CPAP au jour 300 était de 83 % pour le SAOS, et de 79 %, 76 % et 72 % pour l’ACS transitoire, persistante et émergente, respectivement.
- Les rapports de risque pour l’arrêt du traitement pour les 3 groupes d’ACS étaient respectivement de 1,3, 1,5 et 1,7.
- Ces résultats sont cohérents avec la définition de la Société respiratoire européenne ou la définition américaine de l’ACS persistante (AHI ≥15/h ou Central Apnoea Index (CAI) ≥5/h).
Le passage de la CPAP à l'ASV chez les patients présentant une ACS émergente ou persistante peut améliorer l'observance2
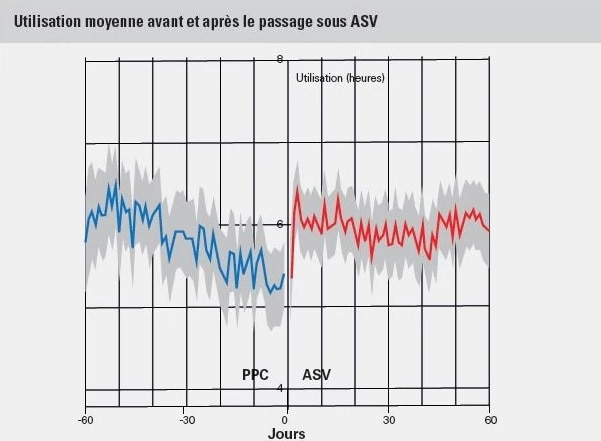
Une analyse secondaire a montré que l’observance chez les patients atteints d’une CSA émergente ou persistante qui sont passés de la CPAP à l’ASV s’est améliorée immédiatement après le passage. Il y a eu une amélioration de l’observance de +22% dans les deux sous-groupes de patients qui sont passés de la CPAP à la CPAP soit fixe (n=127, p <0,05) ou variable (n=82, p <0,01) EPAP ASV.2
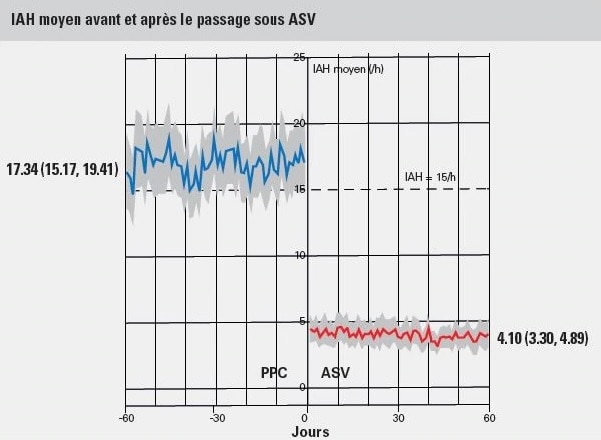
La moyenne de l’IAH avant le passage de la CPAP à l’ASV chez les patients présentant une ASC émergente ou persistante était de 17,34/heure contre 4,1/heure après le passage.
Les données suggèrent que si l’ASC persiste après 2 semaines, le patient s’inscrit dans la trajectoire d’une ASC émergente ou persistante et pourrait bénéficier d’un passage à l’ASV.*
L’étude a été menée par un comité international externe d’experts du sommeil et de la respiration : Jean-Louis Pépin (France), Holger Woehrle (Allemagne), Atul Malhotra (États-Unis) et Peter Cistulli (Australie).
Les études Big data - vidéos d'experts (Anglais)
Regardez les experts parler des études sur les Big Data
Analyse des données : principaux résultats
Holger Woerhle, MD, explique les principales conclusions d’une grande analyse de données sur l’ACS pendant le traitement CPAP.
Trajectoires de l’ACS émergente pendant le traitement CPAP
Le professeur Jean-Louis Pépin explique les résultats de la grande analyse de données “Trajectoires de l’apnée centrale du sommeil émergente pendant le traitement CPAP”.
Big data : la prochaine frontière de la médecine respiratoire et du sommeil?
Ramon Farré, PhD, partage ses perspectives concernant les Big Data : définition, nouveaux concepts et outils analytiques, protection de la vie privée des patients, perspective réglementaire et risques.
Implications pour la pratique clinique
Identifier les ACS résiduelles avec ResScan
Les données statistiques de ResScan fournissent les indices AHI, AI, CAI, index d’hypopnées (HI) et index de désaturation d’oxygène (ODI) (si utilisé avec un oxymètre), qui vous permettent d’identifier les ACS et respiration de Cheyne-Stokes résiduels (CSR) pendant le traitement CPAP.
- Connectez-vous à ResScan
- Ouvrez le dossier patient
- Ouvrez les « paramètres »
- Vérifiez que votre patient est sous PPC (fixe ou autopilotée) en consultant le mode de traitement
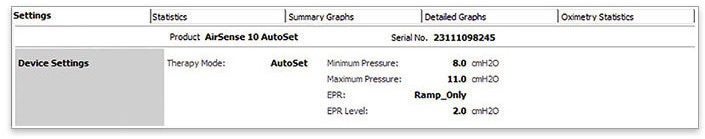
- Ouvrez les « Statistiques »
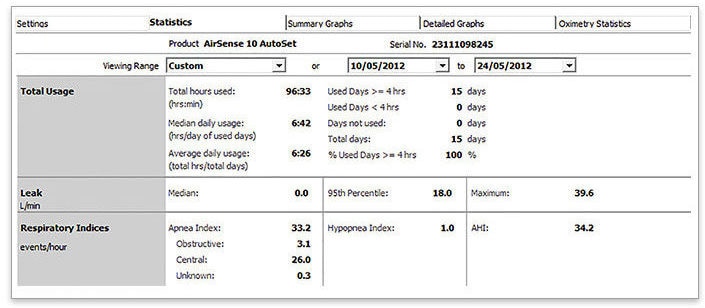
- Sélectionnez les 2 dernières semaines
- Vérifiez l’IAH et l’IA pour identifier si : IAH ≥ 15/h, IA > 5/h Ou CAI > 5/h
Identifier les ACS résiduelles avec AirView
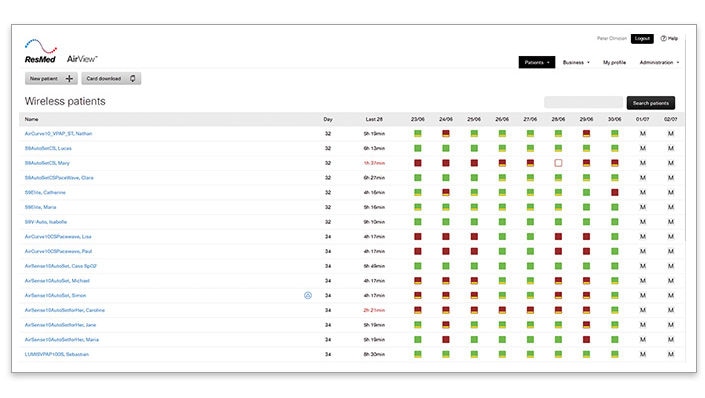
Le tableau de bord sans fil à code couleur d’AirView vous permet d’identifier facilement les cas de faible utilisation et les IAH résiduelles. Il fournit une vue d’ensemble de l’utilisation, de l’ACS et des fuites des 10 derniers jours. Le guide des icônes d’AirView est disponible ici.
- Connectez-vous à AirView
- Dans l’onglet Patients, cliquez sur « Télésuivis » pour accéder au tableau de bord
- Examinez vos patients sous traitement CPAP/APAP
- Recherchez les patients avec ces icônes :
IAH≥10/h, observance<4h IAH≥10/h, observance≥4h - Cliquez sur l’icône indiquant un IAH trop élevé pour visualiser les données détaillées
- Vérifiez l’IAH pour identifier un IAH ≥ 15/h
- Cliquez sur le patient
- Allez sur « Créer un rapport » et sélectionnez « Rapport combiné »
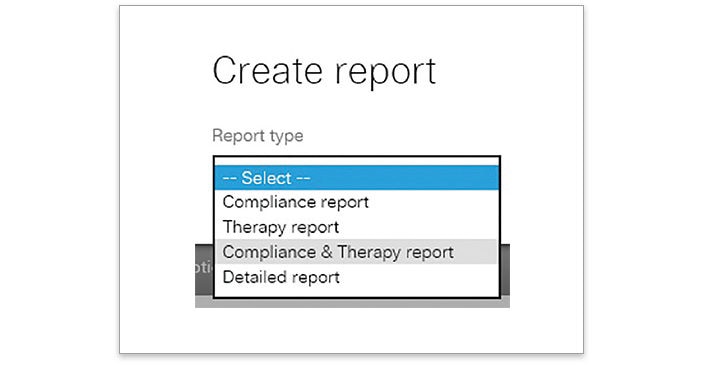
- Consultez le rapport et vérifiez CAI pour identifier si CAI > 5/h
Support de ResMed pour la recherche à l'initiative des chercheurs
ResMed croit en la nécessité de soutenir une recherche clinique éthique et indépendante, menée par des chercheurs tiers qualifiés.
Pour aller plus loin

Étude SERVE-HF
SERVE-HF est devenue une étude-clé dans son domaine, contribuant de manière significative à la pratique clinique de l’ASV.

Étude Face
L’étude FACE fournit des données à long terme sur la morbidité et la mortalité des patients atteints d’insuffisance cardiaque (à la fois HFrEF et HFpEF) utilisant l’ASV.

Options de traitement pour l'ACS
Il peut être difficile de traiter les patients souffrant d’apnée centrale du sommeil. En savoir plus sur les options de traitement de l’apnée centrale du sommeil.
* L’adhésion au traitement est définie par une utilisation supérieure ou égale à 4 heures par nuit sur 70% des nuits pendant 30 jours consécutifs sur la période des 3 premiers mois de traitement.
** Le traitement par ventilation auto-asservie (ASV) est contre-indiqué chez les patients atteints d’insuffisance cardiaque chronique symptomatique (New York Heart Association 2-4) avec une fraction d’éjection ventriculaire gauche réduite (FEVG≤45 %) et un syndrome d’apnées du sommeil modéré à sévère et à prédominance centrale (>50% d’évènements centraux).
Références :
- Liu et al. Trajectories of Emergent Central Sleep Apnea During CPAP therapy. Chest. 2017;152(4):751-60.
- Pépin et al. Adherence to Positive Airway Therapy After Switching From CPAP to ASV: A Big Data Analysis. J Clin Sleep Med. 2018 Jan 15;14(1):57-63. doi: 10.5664/jcsm.6880.