Narval CC klinische Forschung
ORCADES wurde entwickelt, um die Wirksamkeit und Compliance des Narval CC Unterkieferprotrusionsschiene (UKPS) zu bewerten. Diese grosse, multizentrische Studie verfolgte 369 Patienten mit obstruktivem Schlafapnoe-Hypopnoe-Syndrom (OSAHS), die über einen Zeitraum von 5 Jahren mit einem massgeschneiderten UKPS behandelt wurden.1 158 Patienten – 43% der Studienteilnehmer – hatten eine schwere OSAHS (Apnoe-Hypopnoe-Index (AHI)>30).
Ziel der ORCADES-Studie ist es, einen soliden klinischen Nachweis für die Vorteile von Narval CC bei der Behandlung von Schnarchen und OSAHS in der Routinepraxis zu erbringen. Die 3-6-monatigen Nachfolgeergebnisse der ORCADES-Studie wurden in der Sleep Medicine Journal im Jahr 2015; die Ergebnisse der 2-Jahres-Folgeuntersuchungen wurden auf dem ERS-Kongress im September 2016 vorgestellt.
In der 3-Monats-Analyse 2 untersuchte ORCADES den Unterschied im Herstellungsprozess für Narval CC: von der Gesamtstichprobe wurden 312 Patienten mit a Narval CC behandelt, die mit einem computergestützten Design- und computergestützten Herstellungsprozess (CAD/CAM) hergestellt wurden, während 57 Patienten mit a Narval CC behandelt wurden, die einen «traditionellen» Prozess (nicht CAD/CAM) verwendeten. Dies ermöglichte die Analyse von Untergruppen.
Wirksamkeit bei der Reduzierung von AHI und Symptomen1,3
AHI-Wirksamkeit:1-3
Ein Narval CC, das mit dem CAD/CAM-Verfahren hergestellt wurde, ist effektiver bei der Reduzierung von AHI als ein Nicht-CAD/CAM-UKPS, unabhängig vom anfänglichen OSAHS-Schweregrad.
- Erfolgsrate (Reduzierung des anfänglichen AHI ≥50%) des Narval CC CAD/CAM UKPS: 79% (CI 95%: 74-83%) unabhängig vom anfänglichen Schweregrad der anfänglichen OSAHS; für den Nicht-CAD/CAM UKPS: 61% (CI 95%: 47-72%); p=0,0031
- Vollständige Antwort (AHI<10): CAD/CAM Narval CC: 66% (CI 95%: 61-72%) vs. Nicht-CAD/CAM: 49% (CI 95%: 36-62%); p=0,017
- Der Narval CC CAD/CAM UKPS hatte eine dreimal höhere Erfolgswahrscheinlichkeit als der Nicht-CAD/CAM UKPS (OR=3,0, p=0,0035)
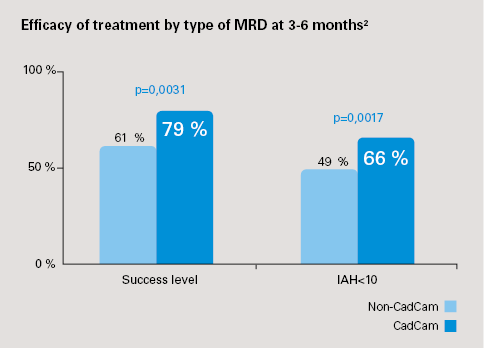
Nach 2 Jahren blieb die Wirksamkeit von Narval CC bei AHI in der Mehrzahl der Fälle positiv.3
- Vollständige Reaktion (AHI<10) = 56% der OSAHS-Patienten
- Reduzierung von AHI<15 (Schutz vor kardiovaskulären Risiken)
– 84% der gemässigten OSAHS-Patienten (Patienten, die beim 1. Einschlussbesuch ein AHI zwischen 15 und 30 Jahren zeigten);
– 53% der schwerwiegenden OSAHS-Patienten (Patienten, die beim 1. Einschlussbesuch ein AHI>30 aufwiesen);
– 70% der Patienten erhalten oder verbessern ihre AHI, die im Alter von 3-6 Monaten erreicht wird.
Wirksamkeit in Untergruppen:
 Bei schweren OSAHS-Patienten (AHI>30 bei Einschluss): 61% erhielten eine AHI<15 bei der 3-monatigen Nachbeobachtung 1 und 53% der Patienten hatten noch eine AHI<15 3 nach 2 Jahren Therapie.
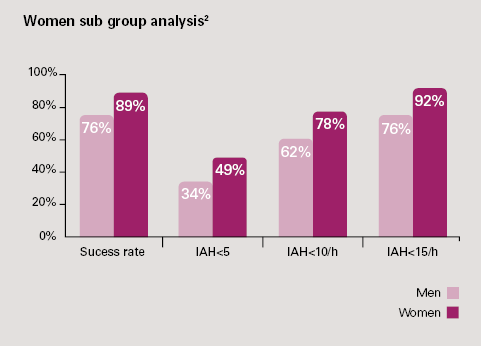
Bei schweren OSAHS-Patienten (AHI>30 bei Einschluss): 61% erhielten eine AHI<15 bei der 3-monatigen Nachbeobachtung 1 und 53% der Patienten hatten noch eine AHI<15 3 nach 2 Jahren Therapie.- Bei Frauen: Unabhängig vom Ausgangsschweregrad der OSA ist die Wirksamkeit bei der 3-monatigen Nachbeobachtung im Vergleich zu Männern höher.4
Wirksamkeit der Symptome:1,3
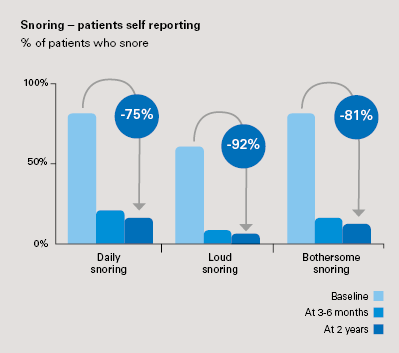
- Signifikante Wirksamkeit beim Schnarchen
- Selbstberichtete Patientendaten zeigen das Verschwinden des lästigen Schnarchens bei mehr als 80% der Patienten nach 3 Monaten, wobei die Ergebnisse nach 2 Jahren erhalten bleiben (p<0,0001).
-
- Objektive Schnarchdaten, die von PSG nach 2 Jahren gemessen wurden, zeigen eine Reduzierung um 75%. (p<0.0001).
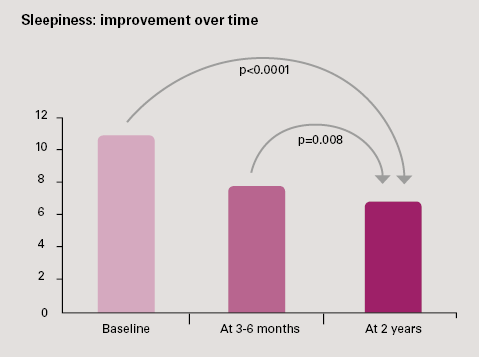
- Verminderung der Schläfrigkeit: auch im Laufe der Zeit verbessert. 3,4 Punkte der Reduzierung des Epworth-Scores (p<0,0001). 62% der Patienten mit einem anfänglichen Epworth-Score > 10 waren bei der 2-Jahres-Nachbeobachtung nicht mehr schläfrig.
- Deutliche Verbesserung der Lebensqualität: +24% Zunahme des Quebecer Schlaffragebogens (p<0,0001) nach 3 Monaten, die sich nach 2 Jahren weiter verbessert: +29% Anstieg im Quebecer Fragebogen nach 2 Jahren (p<0,0001).
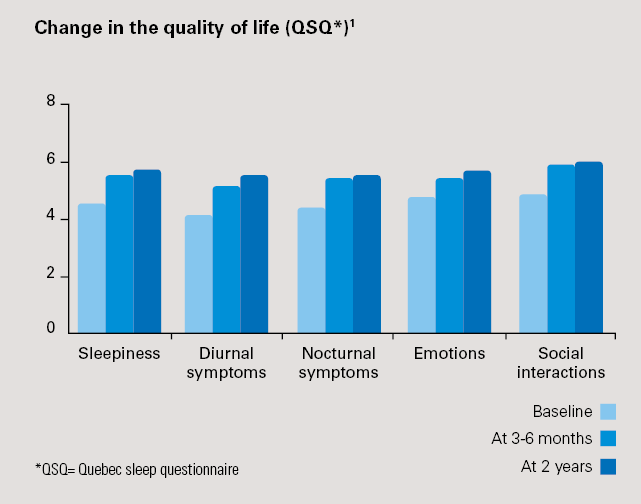
* QSQ = Quebec Sleep Questionnaire
Die Narval Orthese wird von den Patienten sehr gut toleriert1
- 86 % der Patienten trugen die Orthese jede Nacht.
- Die Compliance lag bei 6,8 Stunden/Nacht und 6,8 Nächten/Woche (durchschnittliche Schlafdauer von 7 Stunden in der Studie).
- Nur 8 % der Patienten brachen die Behandlung aufgrund von Nebenwirkungen und/oder Unverträglichkeiten endgültig ab.
Die häufigsten Nebenwirkungen waren geringfügig und vorübergehend.
UKPS klinische Forschung
Ein wachsender Bestand an klinischer Forschung zeigt die Wirksamkeit und Compliance von Unterkieferprotrusionsschiene (UKPS) bei der Behandlung der obstruktiven Schlafapnoe und des Schnarchens. UKPS verbessern die Patienten-Compliance und die Lebensqualität und reduzieren sowohl das Schnarchen als auch den Apnoe-Hypopnoe-Index (AHI).
Unterstützung für von Ermittlern initiierte Forschung
ResMed glaubt an die Notwendigkeit, ethische, unabhängige klinische Forschung zu unterstützen, die von qualifizierten externen Prüfärzten durchgeführt wird.
Mehr erfahren

ZSA während der CPAP-Therapiestudie
Der Wechsel von Patienten mit persistierendem oder emergentem ZSA von CPAP auf ASV kann die Compliance verbessern. Erfahren Sie mehr über die Ergebnisse dieser grossen Datenstudie.

FACE Studie
Die FACE-Studie wird Langzeitdaten zur Morbidität und Mortalität von Patienten mit Herzinsuffizienz (sowohl HFrEF als auch HFpEF) unter Verwendung von ASV liefern.

SERVE-HF Studie
SERVE-HF hat sich zu einer Schlüsselstudie in seinem Bereich entwickelt und trägt wesentlich zur klinischen Praxis der ASV bei. Erfahren Sie mehr über das Studiendesign, die Ergebnisse und die Auswirkungen auf die klinische Praxis.
*Please note the Narval CC mandibular advancement device is not available in England, Scotland or Wales.
Narval CC is indicated to treat adults with snoring or mild to moderate obstructive sleep apnoea (OSA). In cases of severe OSA, it is indicated after continuous positive airway pressure (CPAP) therapy failure, non-compliance or refusal.
This content is intended for health professionals only. Please refer to the instructions for use for relevant information related to any warnings and precautions to be considered before and during the use of the product.
Quellenangaben:
- Vecchierini MF & al. A custom-made mandibular repositioning device for obstructive sleep apnoea-hypopnoea syndrome: the ORCADES study. Sleep Med. 2016 Mar;19:131-40. doi: 10.1016.
- Vecchierini MF & al. Impact of a custom-made mandibular repositioning device on blood pressure in obstructive sleep apnea patients noncompliant with continuous positive airway pressure. Abstract supplement. Sleep, 2015;(38).
- Attali V & al (for Orcades Study Investigators). Two year follow-up results of ORCADES study: Long-term mandibular repositioning device (UKPS) therapy in patients treated for obstructive sleep apnea (OSA) – European Respiratory Journal 01 September 2016; Volume 48, issue suppl 60.
- Vecchierini MF & al (for Orcades Study investigators). Gender-specific efficacy of Mandibular Repositioning Device (UKPS) therapy in obstructive sleep apnea (OSA) patients. Subgroup analysis of ORCADES study data. 2016 JSR 25 (Suppl. 1),5–377.
