Forschung zu schlafbezogenen Atmungsstörungen (SBAS)
Durch die enge Partnerschaft mit der weltweiten medizinischen Gemeinschaft, engagiert sich ResMed, die SBAS-Forschung zu unterstützen und uns an ihr zu beteiligen:
- nutzt die Erkenntnisse aus der Praxis (RWE-Real World Evidence), um neue Perspektiven in Bezug auf Reaktionen und Outcomes von SBAS-Patient:innen zu gewinnen
- untersucht die Vorteile digitaler Gesundheitstechnologien zur Unterstützung der Therapietreue
- bewertet die Wirksamkeit von OSA-Therapien
Support für von Ermittlern initiierte Forschung
ResMed glaubt an die Notwendigkeit, ethische, unabhängige klinische Forschung zu unterstützen, die von qualifizierten externen Prüfärzten durchgeführt wird.
* Bitte beachten Sie, dass die Narval CC Unterkieferprotrusionsvorrichtung in England, Schottland und Wales nicht erhältlich ist.
Narval CC ist für die Behandlung von Erwachsenen mit Schnarchen oder leichter bis mittelschwerer obstruktiver Schlafapnoe (OSA) indiziert. Bei schwerer OSA ist Narval CC indiziert, wenn die CPAP-Therapie (Continuous Positive Airway Pressure) versagt, abgebrochen oder abgelehnt wird.
Dieser Inhalt ist nur für medizinisches Fachpersonal bestimmt. Bitte lesen Sie die Gebrauchsanweisung für relevante Informationen über Warnhinweise und Vorsichtsmassnahmen, die vor und während der Verwendung des Produkts zu beachten sind.
Referenzen:
- Pépin, J.-L.; Bailly, S.; Rinder, P.; Adler, D.; Szeftel, D.; Malhotra, A.; Cistulli, P.A.; Benjafield, A.; Lavergne, F.; Josseran, A.; et al. CPAP Therapy Termination Rates by OSA Phenotype: Eine französische landesweite Datenbankanalyse. Clin. Med. 2021, 10, 936. https://doi.org/10.3390/jcm10050936
Retrospective analysis on 480 000 adult patients with CPAP therapy initiated from 2015 to end of 2016, identified in the French Health insurance claims database, and followed up until end of 2019
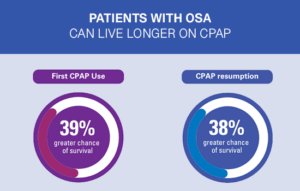
- Pépin JL et al. Relationship Between CPAP Termination and All-Cause Mortality: Eine französische landesweite Datenbankanalyse. 2022 Jun;161(6):1657-1665. doi: 10.1016/j.chest.2022.02.013.
- Pépin JL et al. CPAP-Wiederaufnahme nach einem ersten Abbruch und Auswirkungen auf die Gesamtmortalität in Frankreich. Eur Respir J. 2024 Feb 1;63(2):2301171. doi: 10.1183/13993003.01171-2023.
- Woehrle, H., Arzt, M., Ficker, J.H. et al. Prevalence and predictors of positive airway pressure therapy prescription in obstructive sleep apnoea: a population-representative study. Somnologie (2023). https://doi.org/10.1007/s11818-023-00435-2
Letztes Update: 06.2024