ASV bietet signifikante klinische Vorteile*
Im Vergleich zu anderen Formen der CPAP-Therapie bietet ASV signifikante Vorteile bei der Behandlung zentraler SBAS* – dazu gehören die Verbesserung des Apnoe/Hypopnoe-Index (AHI), die Reduktion respiratorischer Ereignisse sowie die Linderung von Tagesschläfrigkeit.
Für welche Patienten ist die ASV-Therapie geeignet*?
Jeder Patient mit einer linksventrikulären Auswurfleistung (LVEF) > 45% kommt für die ASV-Therapie in Frage.1,2,3,4
Wir können bestätigen, dass das in der SERVE-HF Studie beobachtete Mortalitätsrisiko bei Patienten mit LVEF ≤ 45% auftritt und dass die nachteiligen Auswirkungen von ASV mit einer bestehenden linkventrikulären systolischen Funktionsstörung korrelieren.5
Eine reduzierte LVEF sollte vor Beginn einer ASV ausgeschlossen werden.1 Vor der ASV-Anwendung ist es wichtig sicherzustellen, dass die LVEF > 45% ist. Hierfür wird eine Echokardiografie empfohlen.
Die Aussagen der Experten1,2,3,4und der Gesundheitsbehörden geben übereinstimmend an, dass Patienten mit einem LVEF >45% weiterhin für ASV in Frage kommen, wenn eine klinische Rationale für die Verwendung vorliegt.
ASV kommt in den folgenden verschiedenen Situationen in Frage.1,2,3,4
- Herzinsuffizienz mit erhaltener Auswurfleistung
- ZSA in Verbindung mit langfristiger Opioidtherapie ohne alveoläre Hypoventilation
- Idiopathische ZSA oder Cheyne-Stokes-Atmung
- Komplexe/Entstehende/Persistierende ZSA
- ZSA nach ischämischem Schlaganfall
Seit Mai 2015 haben die französischen und deutschen Gesundheitsbehörden übereinstimmend die Kontraindikation auf Herzinsuffizienz mit reduzierter EF ≤45% beschränkt4.
Erfahren Sie mehr über das ResMed-Gerät, das die ASV-Therapie verwendet: AirCurve™ 10 CS PaceWave™
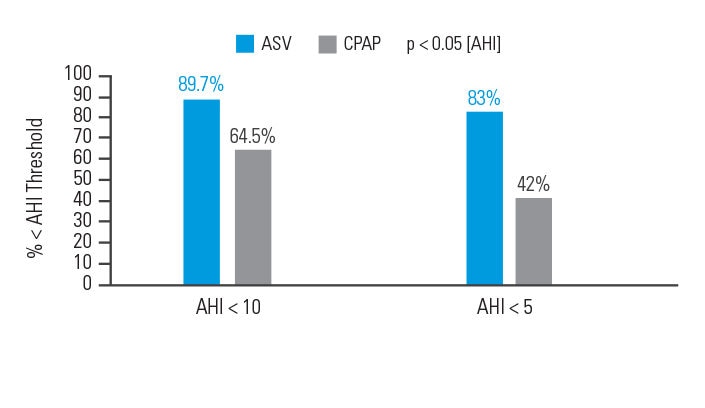
ASV ist eine bessere Therapieoption für Patienten mit komplexer Schlafapnoe als CPAP
In einer Intention-to-treat-Analyse wurde nach 90 Tagen Therapie bei 89,7 % der mit ASV behandelten Patienten ein Behandlungserfolg erzielt (Apnoe/Hypopnoe-Index [AHI] < 10) im Vergleich zu 64,5 % bei den mit CPAP therapierten Teilnehmern.6
[N = 66, prospektive randomisierte Studie]
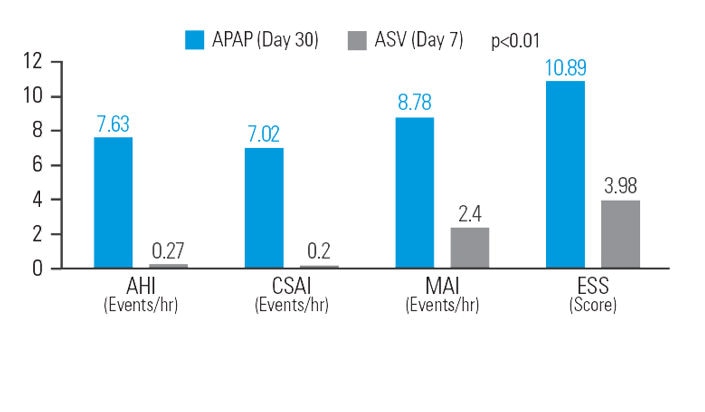
ASV verringert die residuelle Schläfrigkeit nach APAP-Therapie bei Patienten mit gemischter Schlafapnoe
Nach dreissig Tagen APAP-Behandlung wurde bei vergleichbarem mittlerem Druck mit ASV eine weitere Verringerung des AHI um 12,9%, des Index der zentralen Schlafapnoen (zAI) um 48,5%, des Mikroarousal-Index (MAI) um 26,1% und des ESS-Werts um 37,9% (im Vergleich zur Basislinie) erzielt.7
[N = 42, sequentielle Studie]
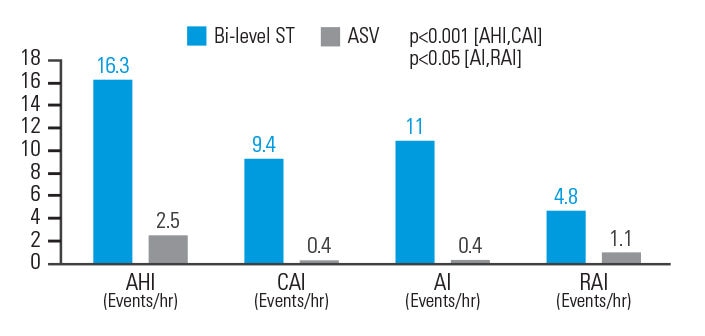
ASV ist besser geeignet als Bi-Level ST, um respiratorische Ereignisse bei opioidinduzierter ZSA zu reduzieren
Bei opioidinduzierter ZSA verringerte die ASV-Therapie den AHI um 84,7%, den Index der zentralen Apnoen (zAI) um 95,7%, den Apnoeindex (AI) um 96,4% und den Index der respiratorischen Arousals (RAI) um 77,1% im Vergleich zu Bi-Level ST. Die respiratorischen Parameter wurden bei 83,3% der ASVAuto-Patienten normalisiert, dagegen bei nur 33,3% der mit Bi-Level ST behandelten Patienten.8
[N = 18, prospektive, randomisierte Crossover-Polysomnographiestudie]
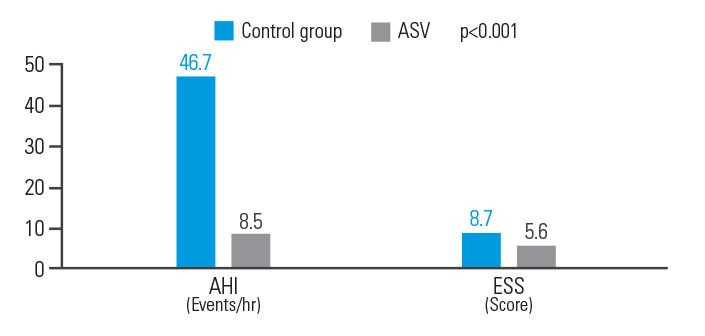
ASV verbessert AHI und ESS bei Patienten nach ischämischem Schlaganfall
Die ASV-Therapie verbesserte die Ergebnisse bei Patienten mit ZSA nach ischämischem Schlaganfall: Der AHI sank um 81,8% und der ESS um 35,6%.9
[N = 15, retrospektive Single-Center-Analyse]
ASV verbessert die Herzleistung und Prognose bei Herzinsuffizienz mit erhaltener Auswurffraktion*
Prospektive randomisierte Herzinsuffizienz-Beobachtungsstudien (die bereits vorliegen und demnächst veröffentlicht werden) legen nahe, dass die ASV-Therapie für HI-Patienten mit erhaltener Auswurffraktion sowie für Patienten, die unter einer ZSA mit koexistierender obstruktiver Schlafapnoe (OSA) leiden, eventuell vorteilhaft ist.10,11 Es gibt derzeit keine Hinweise, dass die ASV-Therapie für diese Patienten ein Risiko darstellen könnte.
Klinische Studien zur ASV-Therapie

SERVE-HF-Studie
SERVE-HF spielt auf Ihrem Gebiet inzwischen eine Schlüsselstudie und leistet einen wesentlichen Beitrag für die klinische Praxis der ASV.

FACE-Studie
Die FACE Studie liefert Langzeitdaten hinsichtlich Morbidität und Mortalität von mit ASV behandelten Herzinsuffizienzpatienten (HFrEF und HFpEF).

Studie zu ZSA während CPAP-Therapie
Der Wechsel von Patienten mit persistierender oder emergenter ZSA von CPAP auf ASV kann die Compliance verbessern.
Experten sprechen über die ASV-Therapie
Wie behandeln Sie Ihre Patient:innen mit zentraler Schlafapnoe?

Finden Sie heraus, wie die Adaptive Servo Ventilation (ASV)* von ResMed für mehr Harmonie, Sicherheit und Komfort sorgt.
Mehr erfahren

Therapieoptionen bei ZSA
EDie Behandlung von ZSA-Patienten kann eine echte Herausforderung sein. Diese Patienten zeigen oft weniger oder andere Symptome als OSA-Patienten.

Behandlungsoptionen bei OSA
ResMed hilft Ihnen, die geeignetsten OSA-Behandlungsoptionen für Ihre Patienten zu finden. Dazu zählen die CPAP-, PAP-, APAP- und Bilevel-Therapie sowie die Behandlung mit oral getragener Schiene.

Monitoring der Behandlung
Die Schlaf- und Beatmungstherapiegeräte von ResMed mit integrierter Funktechnologie übertragen die Geräte- und Therapiestatistiken nur eine Stunde nach dem Ende der Therapiesitzung bzw. einmal am Tag an AirView.
* Die ASV-Therapie ist kontraindiziert bei Patienten mit chronischer, symptomatischer Herzinsuffizienz (NYHA 2-4) mit reduzierter linksventrikulärer Auswurffraktion (LVEF ≤ 45%) und mässiger bis schwerer vorherrschender zentraler Schlafapnoe.
Quellenangaben:
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1):Epub ahead of print. http://doi.org/10.17925/ERPD.2016.02.01.1
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome? Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81
- Aurora RN & al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: «The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses». Journal of Clinical Sleep Medicine, 2016 May 15, 12(5):757-61
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016
- AirCurve 10 CS PaceWave clinical manual July 2015
- Morgenthaler et al. The Complex Sleep Apnea Resolution Study, Sleep, Vol. 37, No. 5, 2014.
- Su et al. Adaptive pressure support servoventilation: a novel treatment for residual sleepiness associated with central sleep apnea events, Sleep Breath, 2011;15:695-699.
- Cao et al. A Novel Adaptive Servoventilation (ASVAuto) for the Treatment of Central Sleep Apnea Associated with Chronic Use of Opioids, Journal of Clinical Sleep Medicine, Vol. 10, No. 8, 2014.
- Brill et al. Adaptive servo-ventilation as treatment of persistent central sleep apnea in post-acute ischemic stroke patients, Sleep Medicine 15, 2014;1309-1313.
- Bitter T et al. Eur Respir J 2010; 36: 385–392
- Yoshihisa et al. European Journal of Heart Failure doi:10.1093/eurjhf/hfs197